





2008年4月から、従来の老人保健法に基く基本健康診断に代わり、40歳~74歳までの方を対象に、内臓脂肪症候群(メタボリックシンドローム)に着目した生活習慣病予防のための、新たな特定検診・特定保健指導が実施されます。
腹囲・血圧・血液検査の健診結果および喫煙歴など生活習慣病のリスク要因の数に応じて階層化し、生活習慣の改善に主眼をおいた保健指導(食生活・運動)をおこないます。






情報提供の人には内臓脂肪を貯めないためのヒントが提供されます。
健診受診者全員が対象になります。
このランクの人は健診の段階ではメタボリックシンドロームの危険性の低い人といえます。
健診結果の見方や年を追うごとの健診結果の変化が示されます。
メタボリックシンドロームや生活習慣病についての基本的な知識や食生活や運動習慣などの面からの情報提供がなされます。
健康増進施設やスポーツクラブ、健康づくりに配慮した飲食店の情報が提供されます。
動機付け支援の人には生活習慣の改善を促がす指導が行われます。
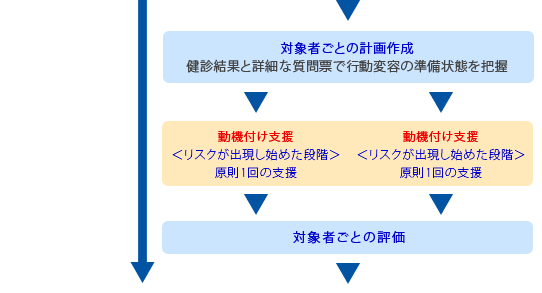
健診結果や質問票から生活習慣の改善が必要だと判断された人で生活習慣を変えるのに第三者の支援が必要とされた人。
このレベルの人はメタボリックシンドロームに片足を踏み入れた状態の人であるといえます。
積極的支援の人には行動変容を確実なものにする継続的な指導が行われます。
健診結果や質問票の内容から、行動変容による生活習慣の改善が特に必要な人で継続的な支援が必要な人です。すでにメタボリックシンドロームの域に入っている人が対象者です。
ポイント制による複数の支援を受けられます。
動機付け支援と同様、最初に指導者から個人やグループ単位で面接を受けます。
まず、減量目標を立て、それを達成できるような具体的な行動目標を話し合って作成します。
動機付け支援とは異なり継続的な支援を受けます。3ヶ月以上の継続的な支援についてはポイント制になっていて、一定のポイント数(180ポイント)以上の支援を受ける事になっています。面接や電話相談、Eメールなどによる支援にはそれぞれに一定のポイント数が決められていて、それらを複数組み合わせて180ポイント以上になる保険指導が受けられます。
6ヶ月後に保健指導の効果がでたかどうか指導者による評価が行われます。
人によっては6ヶ月よりも早い時点で評価が行われることもあります。
6ヶ月後の評価は個別支援、グループ支援または電話やEメールなどの通信手段を使って行われます。

過剰にたまった内臓脂肪が原因で、糖尿病や高血圧、脂質異常症(高脂血症)が重なり、最終的には心筋梗塞などの血管病になりやすい症候群と定義されています。中高年以上の男性に多いとされています。
人間の体には正常な状態で皮下脂肪が脂肪全体の8~9割、内臓脂肪が1~2割あるといわれています。手で触ってつまめるお腹や首、おしりなどについているのが皮下脂肪。それに対して、外から見えず腹部の臓器を覆う「腸間膜」などにたまるのが内臓脂肪です。


| ウエスト周囲径 |
|---|
| □ 腹腔内脂肪蓄積(必須項目) |
ウエスト周囲径・男性 ・・・ 85cm以上・女性 ・・・ 90cm以上 |
内臓脂肪備蓄・男女とも ・・・ 100c㎡以上 |
ウエスト周囲径はあくまで、生活習慣の修正をするべき人を見つけ、その必要性を理解してもらうためのわかりやすい目安です。
本来は、CTスキャンなどで内臓脂肪蓄積を測定することが望ましい。| 危険因子 |
|---|
| □ 空腹時高血糖 |
| 110mg/dl 以上 または、ヘモグロビンA1c 6.0%以上 |
| □ 高血圧 |
| 収縮期血圧 130mmHg 以上、または 拡張期血圧 85mmHg 以上 |
| □ 脂質代謝異常 |
| 高トリグリセリド(中性脂肪)血症 150mg/dl 以上、または 低HDLコレステロール血症 40mg/dl 未満 |

これまでの健診は病気の早期発見や治療が目的でしたが、特定健診・特定保健指導ではメタボやその予備軍の抽出が目的となります。
また、保健指導はリスク別におこなわれます。具体的には極端なダイエットをしても、結局以前よりも食欲が旺盛になってもとの体重に戻ってしまうため、無理なく時間をかけて体重を減らす生活習慣の継続が指導されます。